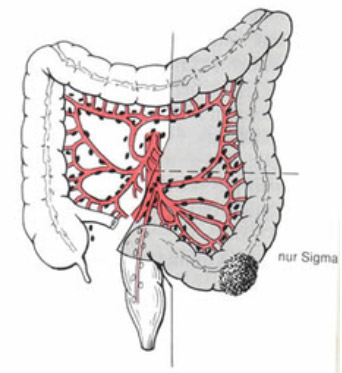
Aufbau und Funktion des Dickdarmes
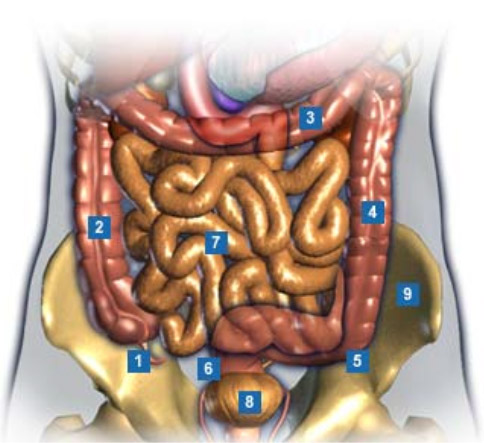
Der Dickdarm ist beim Menschen ca. 1,5 Meter lang und weist einen Durchmesser von ca. 6 cm auf. Der Dickdarm setzt sich aus folgenden Teilen zusammen (siehe Abbildung 1):
- Wurmfortsatz (Appendix vermiformis = 1)
- Blinddarm (Caecum = Abschnitt zwischen 1 und 2)
- Enddarm mit aufsteigendem Teil (Colon ascendens = 2), querverlaufender Teil (Colon transversum = 3), absteigender Teil (Colon descendens = 4) und S-förmig velaufender Teil (Colon sigmoideum = 5). Der Dickdarm geht in den ca. 16 cm Länge messenden Mastarm (Rektum =6) über.
Die Funktion des Dickdarmes besteht darin, dem Darminhalt das Wasser zu entziehen. Millionen von Bakterien im Dickdarm sind an der Verdauung und Synthese von bestimmten Nahrungssubstanzen beteiligt. Diese Funktion bewirkt auch die Bildung von Gasen und verursacht damit die Geruchsbildung. Der Mensch stößt pro Tag etwa einen halben Liter Darmgase aus. Durch die Darmperistaltik wird der feste Stuhl in den Mastdarm transportiert und dort gespeichert. Über den Dickdarm werden unverdauliche Nahrungsbestandteile, Darmbakterien und abgestorbene Zellen ausgeschieden.Wie entsteht Dickdarmkrebs?
Die Ursachen für Dickdarmkrebs können grob unterteilt werden in Umweltfaktoren, chronische entzündliche Darmerkrankungen und genetische Faktoren.
Zu den Umweltfaktoren gehören eine fett- und fleischreiche Kost mit niedrigem Anteil an Ballaststoffen. Insbesondere der tägliche Genuss von rotem Fleisch oder Fleischprodukten erhöht das Darmkrebsrisiko. Ballaststoffarme Ernährung führt zu verlängerten Passagezeiten im Darmtrakt. Auf diese Weise können kanzerogene Stoffwechselprodukte (z. B. Nitrosamine) der Darmbakterien länger auf das Gewebe einwirken und begünstigen so die Entstehung kolorektaler Tumore.
Fragliche Risikofaktoren sind das Rauchen sowie Übergewicht und Bewegungsmangel. Körperliche Aktivität, Gewichtsreduktion bei Uebergewicht und Nikotinabstinenz können zur Risikoreduktion eines kolorektalen Karzinoms beitragen.
Eine langjährige bestehende chronisch entzündliche Darmerkrankung wie die Colitis ulcerosa kann ebenfalls zu einer erhöhten Dickdarmkrebsrate führen (ca. 2% nach 10 Jahren Krankheitsverlauf, ca. 9% nach 20 Jahren). Auch Patienten mit Morbus Crohn haben im Vergleich zur Gesamtbevölkerung ein geringgradig erhöhtes Darmkrebsrisiko.
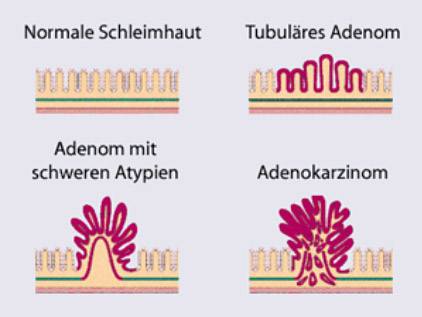
5-10% aller Dickdarmkrebse sind aufgrund eines Gendefektes vererbt. Die häufigere Variante betrifft das hereditäre nichtpolypöse kolorektale Karzinom (HNPCC). Bei dieser autosomal-dominant vererbten Erkrankung kommt es neben der Entwicklung von bösartigen Darmtumoren auch gehäuft zu Brustkrebs, Gebärmutter- und Eierstockkrebs. Der Darmkrebs tritt bei den Patienten mit HNPCC bereits um das 45. Lebensjahr auf und ist am häufigsten im aufsteigenden Teil des Dickdarmes (Colon ascendens) lokalisiert. Weniger häufig ist die familiäre adenomatöse Polyposis (FAP), bei der schon in jungen Jahren der Dickdarm mit Darmpolypen überwuchert wird. Eine totale operative Entfernung des Dickdarmes (Kolektomie) wird bis zum 20. Lebensjahr empfohlen, um der Dickdarmkrebsentwicklung zuvorzukommen. Meist entwickelt sich der Darmkrebs aus gutartigen Vorläufern, welche maligne entarten können. Zu diesen Vorläufern gehören die Dickdarmadenome oder Dickdarmpolypen. Durch genetische Mutationen kann eine Adenom-Karzinom-Sequenz entstehen, durch die sich aus einem Adenom ein bösartiger Tumor entwickelt (siehe Abbildung 2). Abhängig ist dieser Prozess von:
- der Größe (Adenome mit einer Größe unter einem Zentimeter entarten praktisch nie)
- dem histologischen Typ (tubuläres Adenom, tubulovillöses Adenom und villöses Adenom; tubuläre Adenome haben das geringste Risiko zur bösartigen Entartung, villöse Adenome das höchste)
- vom Grad der Entdifferenzierung (Dysplasie) des Adenoms Verwandte ersten Grades von Patienten mit einem kolorektalen Karzinom haben im Vergleich zur Normalbevölkerung ein 2-3x erhöhtes Risiko ebenfalls an einem Dickdarmkarzinom zu erkranken. Welche Symptome verursacht der Dickdarmkrebs?
Die Beschwerden welche ein Dickdarmtumor hervorruft können sehr unterschiedlich sein. Zu den sich langsam entwickelnden, über mehrere Wochen oder Monate chronisch verlaufenden Symptomen gehören:
- Aenderungen der Stuhlgewohnheiten
- Bauchschmerzen
- Blutbeimengungen im Stuhl
- Mattigkeit und Müdigkeit
- Gewichtsverlust Eher selten manifestiert sich ein Dickdarmtumor durch ein akutes, plötzliches Geschehen, wie z.B.:
- Auftreten eines Darmverschlusses mit Stuhlverhalten
- Heftigste Bauchschmerzen mit Bauchfellentzündung
- Peranale Blutung Die Beschwerden hängen in erster Linie von der Grösse und Lage des Tumors ab und können zu Beginn sehr vage und unspezifisch sein. Welche Untersuchungen und Abklärungen sind nötig?
Generell sollte man ab dem 50. Lebensjahr mit der Vorsorgeuntersuchung zur Früherkennung von Darmkrebs beginnen. Zu diesem Zweck sollte eine Dickdarmspiegelung (Koloskopie) durchgeführt werden, welche bei unauffälligem Befund alle 10 Jahre wiederholt werden sollte. Bei Patienten welche eine Dickdarmspiegelung ablehnen, sollte jährlich beim Hausarzt ein Hämocult-Test (Blut im Stuhl Test)durchgeführt werden, sowie alle 5 Jahre eine Sigmoidoskopie (Spiegelung bis auf Höhe S-Darm). Sollte ein Hämocult-Test positiv ausfallen ist auf jeden Fall zur weiteren Abklärung eine vollständige Dickdarmspiegelung indiziert.
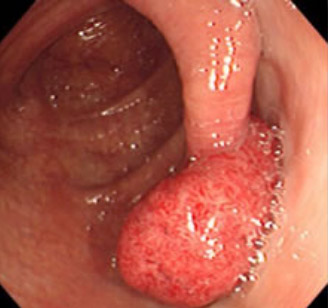
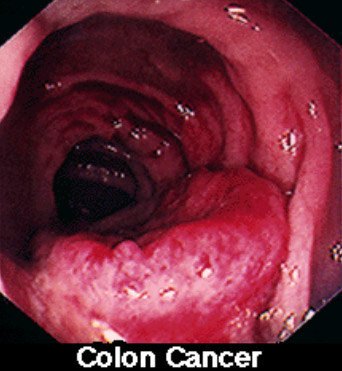
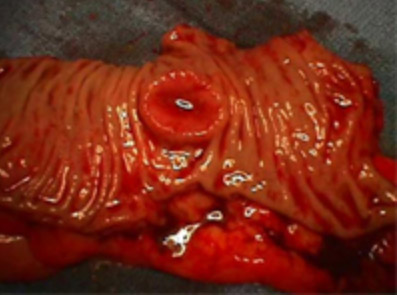
Werden bei der Dickdarmspiegelung Polypen entdeckt, müssen diese endoskopisch entfernt werden, da wie oben gezeigt die Polypen und Adenome Vorstufen auf dem Weg hin zum Dickdarmkrebs darstellen (siehe Abbildungen 3 und 4). Die Polypen werden durch den Gastroenterologen mit Hilfe von Zangen oder elektrischen Schlingen endoskopisch abgesetzt und histologisch untersucht. Ergibt diese Untersuchung das Vorliegen von bösartigen Zellen, so ist eine chirurgische Entfernung des betreffenden Dickdarmanteiles unumgänglich, um einerseits den Tumor und andererseits bereits vorliegende Lymphknotenmetastasen mit entfernen zu können.
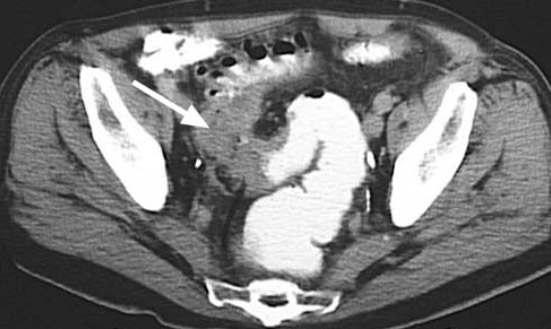
Präoperativ wird man noch eine Computertomographie (CT) des Abdomens (Abbildung 5) oder eine Magnetresonanztomographie (MRT) des Beckens, sowie eine Röntgenthoraxaufnahme durchführen, um die genaue Lokalisation und Ausdehnung des Tumors, sowie die Frage nach möglichen Ablegern (Metastasen) im Bauchraum und in der Leber und Lunge beantworten zu können. Ebenso schliesst sich eine genaue Risikoabschätzung sowie ein umfassendes Aufklärungsgespräch mit dem Patienten als Vervollständigung der präoperativen Untersuchungen an.
Wie wird die Dickdarmoperation durchgeführt?
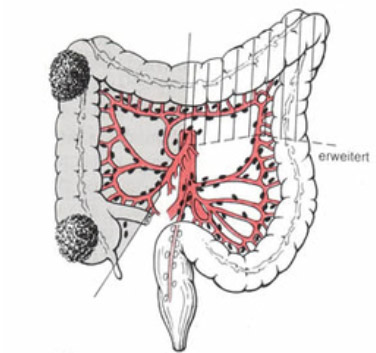
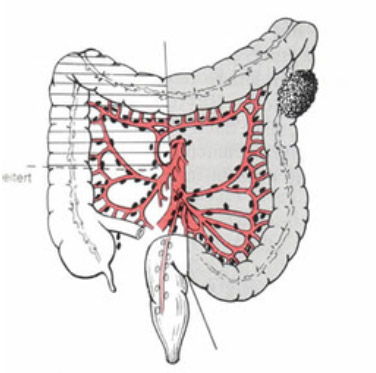
Ziel des chirurgischen Eingriffes ist die vollständige Entfernung des Dickdarmtumors mit genügendem Sicherheitsabstand unter Mitnahme der regionären Lymphknotenstationen um ein erneut tumorfreies Stadium (R0-Stadium) zu erreichen (siehe Abbildung 6). Je nach Lokalisation des Tumors werden unterschiedliche Anteile des Dickdarmes mit dem dazugehörenden Lymphabfluss entfernt (Abbildungen 7-9).
Der verbliebene Dickdarm wird entweder mit einer von Hand genähten Darmnaht (Anastomose) oder mit Hilfe eines Klammernahtschneidegerätes (Stapler) zusammengenäht. Ein vorausgehendes vollständiges Abführen mittels Darmspühlung ist ausser beim Rektumkarzinom nicht mehr notwendig, da mehrere neuere Studien keinen Vorteil der Darmspühlung zeigen konnten. Somit entfällt in den meisten Fällen die lästige Abführerei. Auch hat sich in den letzten Jahren gezeigt, dass mit Hilfe der minimal-invasiven Chirurgie die gleichguten, wenn nicht sogar tendenziell besseren Kurz- und Langzeitresultate erreicht werden können als mit der offenen Chirurgie, bei der man den Bauchraum durch einen mehr oder weniger grossen Schnitt eröffnen muss. Allerdings sollten organübergreifende Tumore nach wie vor offen operiert werden und die laparoskopische Technik nur bei auf den Dickdarm beschränkten Tumoren angewendet werden.
Durch die schonendere Operationstechnik, sowie die in den letzten Jahren gemachten Fortschritte auf dem Gebiet der Schmerztherapie und der peri- und postopertiven Betreuung, konnte die Hospitalisationszeit stark verkürzt werden auf heute im Schnitt 5-7 Tage bei komplikationslosem Verlauf. Prognose und Nachbehandlung des Dickdarmkrebses
Je nach Tumorstadium liegt die 5-Jahres Ueberlebensrate zwischen 40-85% der operierten Patienten. Die beste Prognose mit hoher Heilungsrate haben dabei die Patienten, welche ein Frühkarzinom ohne Lymphknotenbefall aufweisen. Diese Patienten benötigen in der Regel auch keine postoperative Chemotherapie. Alle Patienten mit weit fortgeschrittenem Karzinom sowie mit positiven Lymphknotenmetastasen profitieren von einer postoperativen Chemotherapie welche in Zusammenarbeit mit einem Spezialarzt für Onkologie geplant und durchgeführt werden sollte. In enger Zusammenarbeit mit dem Hausarzt sollte in den ersten 5 Jahren postoperativ eine Tumornachsorge durchgeführt werden mit regelmässigen Kontrollen, um ein erneutes Auftreten eines Dickdarmtumors frühzeitig feststellen zu können, damit eine erneute Therapie, sei sie operativ oder medikamentös eingeleitet werden kann.
|